|
|
Einführung
Das Auge und die zugehörigen Teile des Gehirns - das visuelle System -
ist bei uns Menschen höher entwickelt als bei irgendeinem Tier.
Es ermöglicht uns, Dinge der Umwelt zu erkennen, zu verstehen und in unserem
Lebensraum einzuordnen. Jede Störung der optischen Wahrnehmung bewirkt großes Unbehagen
und beeinträchtigt in erheblichem Maße unser Wohlbefinden.
Deshalb ist es wichtig, dass wir unsere subjektiven Beschwerden am Auge ernst nehmen und
rechtzeitig den Augenarzt aufsuchen.
Die nachfolgenden Seiten unserer Internetpräsentation sollen Ihnen helfen, Beschwerden - der Arzt nennt sie Symptome - grob einzuordnen. Links führen Sie zu den
entsprechenden Krankheitsbildern.
Weiterhin werden wir Ihnen häfigee Augenkrankheiten, die üblichen diagnostischen Verfahren und
Therapiemöglichkeiten vorstellen.
|
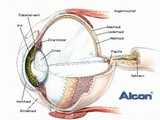
Abb.: Aufbau des Auges
|
Symptome, die Patienten zum Augenarzt führen
Sehstörungen
|
SehStörungen können immer dann auftreten, wenn eine oder mehrere der folgenden anatomischen
Strukturen beeinträchtigt sind:
- Brechende Medien - Abbildungsstörung auf der Netzhaut
- Netzhaut
- Sehbahn und Sehrinde
- Unscharfes Sehen hängt in der Regel mit Brechungsfehlern des Auges zusammen.
Danach folgen als Ursache für unscharfes Sehen die Störung der Transparenz (Durchsichtigkeit)
der brechenden Medien (Hornhauterkrankungen, Erkrankungen der Augenlinse, Glaskörpererkrankungen)
und Netzhauterkrankungen, insbesondere die der Netzhautmitte (Makula, Stelle des schärfsten Sehens).
- Verzerrtsehen oder gebogene Linien deuten auf eine Erkrankung der Netzhautmitte (Makula) hin.
- GesichtsfeldStörungen sind Hinweis auf Grünen Star, Netzhauterkrankungen oder Schädigung
von Sehbahn oder Sehrinde.
|
Das rote Auge
|
Die Rötung eines oder beider Augen bedeutet zunächst eine
Entzündungsreaktion des Augapfels selbst und nicht zwingend der
umgebenden Gewebeanteile. Eine Augenrötung sollte immer beachtet
werden. Manchmal liegt lediglich eine harmlose Reizung (z. B. bei
Rauch) vor, die von alleine verschwindet. Bleibt sie allerdings
bestehen oder kommen zusätzliche Beschwerden hinzu, sollte der
Augenarzt aufgesucht werden. U. a. kommen folgende Ursachen infrage:
- Eine Bindehautentzündung
(Konjunktivitis), die durch Keime ausgelöst wird, als Ursache für ein
"rotes Auge" ist charakterisiert durch verklebte Wimpern, ein rotes,
verschmiertes Auge mit normaler Sehschärfe und normaler Pupille.
Sehschärfe, Pupillenweite und Pupillenreaktion müssen unbeeinträchtigt
sein, andernfalls handelt es sich nicht um eine Konjunktivitis.
- Allergien können mit Augenrötung einhergehen. Juckreiz stellt ein zusätzlich typisches Symptom dar.
- Trockene
Augen gehen mit Augenrötung einher. Weitere Zeichen sind
Fremdkörpergefühl, Brennen, "müde" Augen oder Probleme in rauchiger
Luft.
- Hornhauterkrankungen können Ursache eines einseitigen "roten Auges" sein. Sie erfordern augenärztliche Spezialuntersuchung.
- Eine
relativ enge, eventuell entrundete Pupille weist auf eine akute
Regenbogenhautentzündung (Iritis) als Ursache des "roten Auges" hin.
- Ein schmerzhaftes rotes Auge kann auf eine akute Augendrucksteigerung (akutes Glaukom, Winkelblockglaukom,) hinweisen.
- Eine
Störung der Blutzirkulation kann ebenfalls Augenrötung hervorrufen
(z.B. Gefäßveränderungen in der Augenhöhle, Tumorbildung oder
Gefäßneubildungen).
Entzündungen der
Augenumgebung gehen in der Regel mit Lidschwellung und Lidrötung einher
und weisen auf eine Infektion des Lides selbst, des Tränenapparates,
der Augenhöhle oder der Nasennebenhöhlen hin.
|
Schmerzen und Mißempfindungen im Augenbereich
|
Schmerzen und Mißempfindungen des Auges sind Begleitsymptome vieler
Krankheiten, sie erfordern augenärztliche Untersuchung, vor allem bei
längerer Dauer.
- Als Ursache kommen Brechungsfehler des
Auges oder Störungen des Muskelgleichgewichts zwischen den zwei Augen
(Schielen) in Betracht.
- Auch Trockene Augen können Schmerzen verursachen.
- Entzündliche Augenerkrankungen - Regenbogenhautentzündung oder Aderhautentzündung - gehen mit Schmerzen einher.
- Schmerzen, verbunden mit Augenrötung, sind richtungsweisend für ein Winkelblockglaukom (Akute Augendrucksteigerung).
|
Bei folgenden Symptomen muß unbedingt eine augenärztliche Untersuchung erfolgen
- Verzerrtsehen, eine gerade Linie weist einen Knick auf (Metamorphopsie)
- Unscharfsehen
- Doppelbildsehen (Diplopie)
- Dunkle Flocken oder Schatten im Gesichtsfeld
- Lichterscheinungen
- Lichtscheu, Lichtempfindlichkeit
- Lichtkranz um Lichtquellen (z.B. Regenbogenfarben)
- Rotes Auge
- Augenschmerzen
|
Optische Probleme und Korrelation von Brechungsfehlern
Normalsichtigkeit (Emmetropie)
|
Bei einem normal- oder rechtsichtigen Auge werden sowohl nahe als
auch weit entfernte Gegenstände deutlich auf der Netzhaut abgebildet.
Die Augenlinse ist bei Blick in die Ferne völlig entspannt. Beim Lesen
im Nahbereich verdickt und wölbt sich die Augenlinse je nach Entfernung
des Objektes und ermöglicht so scharfes Sehen. Dieser Vorgang wird
Akkommodation genannt. Jugendliche können deshalb Gegenstände von etwa
10 cm bis in weite Ferne erkennen. Die Fähigkeit zur Nahanpassung
(Akkommodation) geht mit zunehmendem Alter (etwa ab 40. Lebensjahr)
verloren (Alterssichtigkeit, Presbyopie).
|
|
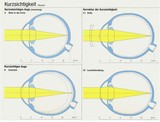
Kurzsichtigkeit (Myopie)
|
Kurzsichtigkeit ( Myopie) bedeutet gutes Sehen im Nahbereich und
schlechte Fernsicht. Das Auge ist entweder zu lang gebaut oder die
Augenlinse zu stark gewölbt. Die Abbildung erfolgt vor der Netzhaut. Je
höher die Kurzsichtigkeit, desto geringer ist die Entfernung, bis zu
der scharfes Sehen möglich ist. Kurzsichtige Menschen kneifen bei Blick
in die Ferne die Augen zusammen, Kinder gehen beim Schreiben sehr nahe
an ihr Heft heran. In diesen Füllen sollte der Verdacht auf
Kurzsichtigkeit aufkommen. Sie ist einfach durch eine Brille mit
Minusgläsern (Konkavgläser, Zerstreuungsgläser) zu korrigieren.
|
|
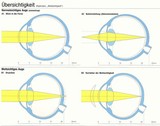
Weitsichtigkeit (Hyperopie)
|
Weitsichtigkeit ( Übersichtigkeit, Hyperopie, Hypermetropie ) bleibt
oftmals unentdeckt, weil junge Menschen in der Regel eine gute
Akkommodationsfähigkeit für Ferne und Nähe besitzen. Erst SehStörungen
im Nahbereich, Kopfschmerzen oder Augenermüdung lassen an optische
Brechungsfehler denken. Bei Weitsichtigkeit ist das Auge zu kurz gebaut
oder die Augenlinse zu schwach gekrümmt. Die Abbildung erfolgt erst
hinter der Netzhaut. Treten regelmäßig Beschwerden auf, sollte die
Weitsichtigkeit korrigiert werden. Die optische Korrektion besteht in
der Verordnung einer Brille mit Pluslinsen (Konvexlinsen,
Sammellinsen). Im Kindesalter kann die Weitsichtigkeit mit
Fehlstellungen (Schielen) einhergehen. In diesen Füllen ist das Tragen
einer entsprechenden Brille zwingend notwendig.
|
|
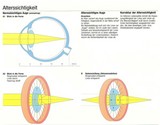
Alterssichtigkeit (Presbyopie)
|
Alterssichtigkeit (Presbyopie): Jeder Mensch entwickelt im mittleren
Lebensalter eine Alterssichtigkeit. Sie ist eine natürliche
Entwicklung, da die Augenlinse im Laufe des Lebens an Elastizität
verliert, sie wölbt sich nicht mehr ausreichend (Verlust der
Akkommodationsfähigkeit). Damit lässt die Fähigkeit, in der Nähe
deutlich zu sehen, nach ("der Arm wird zu kurz"). Es werden Brillen mit
Plusgläsern zum Lesen notwendig. Moderne Glastypen ermöglichen heute
individuelle Lösungen (sog. Gleitsichtgläser).
|
|
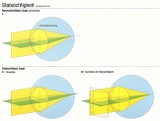
Stabsichtigkeit (Astigmatismus)
|
Stabsichtigkeit (Astigmatismus) höheren Grades bewirkt unscharfes
Sehen im Fern- und Nahbereich. Unsere Hornhaut ist als stärkste
Pluslinse des optischen Systems unseres Auges im Idealfalle kugelförmig
gekrümmt, d. h. alle Hornhautradien sind in allen Ebenen gleich groß.
Bei der Stabsichtigkeit ist dies nicht der Fall, die Radien sind
unterschiedlich groß, es gibt zwei Brennpunkte, so dass ein Lichtpunkt
als Strich oder Stab (deshalb Stabsichtigkeit) abgebildet wird. Der
Betroffene kann oftmals runde Buchstaben oder Zahlen nicht sicher
erkennen. Die Korrektion erfolgt durch Zylindergläser, die bewirken,
dass nicht zwei, sondern ein Brennpunkt auf der Netzhaut und somit ein
scharfes Bild entsteht.
|
|
Kontaktlinsen
|
Kontaktlinsen stellen eine gute Alternative zu Brillen dar,
insbesondere bei Kurzsichtigkeit oder Stabsichtigkeit.
Kontaktlinsenanpassung erfordert augenärztliche Voruntersuchung und
regelmäßige Nachkontrolle.
|
|
Erkrankungen der Augenlider
Das Gerstenkorn (Hordeolum)
|
Ursache: Die häfigeste entzündliche Erkrankung des Lides stellt das Gerstenkorn dar.
Verstopfte Fettdrüsen (Wimperndrüsen) des Lidrandes sind entzündet.
Symptome: Im Bereiche der entzündeten Drüse besteht eine Rötung und schmerzhafte Schwellung.
Diagnostik: In der Regel wird der Augenarzt durch Blickdiagnose die Krankheit feststellen.
Eventuell wird er zusätzlich mit Hilfe der Spaltlampe (Spezialmikroskop) das betroffene Auge betrachten.
Therapie: In der Regel wird eine antibiotische Augensalbe für mehrere Tage auf die betroffene Lidregion aufgetragen.
|
|
Das Hagelkorn (Chalazion)
|
Ursache: Es handelt sich um eine chronische Entzündung einer Lidranddrüse,
manchmal nach Abklingen des Entzündungsprozesses bei einem Gerstenkorn.
Symptome: Die betroffene Lidregion ist geschwollen oder verdickt, aber in der Regel nicht schmerzhaft.
Diagnostik: Der Augenarzt wird durch Betrachten und mit Hilfe der Spaltlampe die betroffene Lidregion untersuchen.
Oftmals muß zur Diagnosestellung das Lid umgeklappt werden, damit die Lidinnenfläche untersucht werden kann.
Therapie: In Anfangsstadien wird mit antibiotischen und/oder kortisonhaltigen Augensalben behandelt.
In der Regel - wie in der Abbildung - ist eine operative Entfernung in örtlicher Betäubung notwendig.
Dabei wird die gesamte Drüse oder der Inhalt der verstopften Drüse entfernt. Eine Naht ist meistens nicht notwendig.
Nach der Operation wird ein Salbenverband gegeben.
|
|
Die Lidrandentzündung (Blepharitis)
|
Ursache: Es gibt verschiedene Ursachen einer Lidrandentzündung. Bei
einigen Menschen, die z. B. auch unter Schuppenbildung auf der Kopfhaut
neigen, können Schuppenbildung und Rötung auch an den Lidrändern
bestehen (Blepharitis squamosa). Hier liegt oftmals eine besondere
Hautkonstitution vor, die angeboren sein kann. Eine bakterielle
Infektion der Lidränder mit den Haarbalgdrüsen führt zu einer
Blepharitis ulcerosa.
Symptome: Bei der Blepharitis squamosa stehen Schuppenbildung
oder leichte Krusten an den Wimpern im Vordergrund. Manchmal ist der
Lidrand gerötet, und es kann begleitend ein Trockenes Auge vorliegen.
Bei einer bakteriellen Infektion (Blepharitis ulcerosa) finden sich
gelbe Krusten und Geschwüre auf der Lidkante und der angrenzenden
Lidhaut. Manchmal fallen auch die Wimpern aus.
Diagnostik: Der Augenarzt wird eine klinische Untersuchung an
der Spaltlampe vornehmen und so im Detail Lidkante, Bindehaut und
Hornhaut untersuchen. Bei Verdacht auf bakterielle Entzündung wird ggf.
ein besonderer Abstrich zur Keimbestimmung vorgenommen. Bei Verdacht
auf generalisierte Hauterkrankung wird evtl. ein Hautarzt hinzugezogen.
Therapie: Im Vordergrund der Therapie einer Schuppenbildung steht
eine konsequente Lidrandreinigung mit Wattepads und warmem Wasser
oder kommerziell erhältlichen Tüchern (Supranettes®). Hilfreich
sind bei gleichzeitig vorhandenem Trockenen Auge eine Benetzungstherapie
mit "künstlichen Tränen".
für kurze Zeit kann auch eine kortisonhaltige Augensalbe hilfreich sein.
Bei der bakteriell bedingten Lidrandentzündung sind antibiotische Augensalben
nötig. Begleitend ist eine milde Lidrandreinigung sinnvoll. In schweren
Füllen können auch antibiotische Tabletten nötig werden.
|
|
Gutartige Tumore
Xanthelasmen
|
Ursache: flächenhafte, gelbliche Fetteinlagerungen in der Lidhaut bei Zuckerkranken und/oder FettstoffwechselStörung.
Symptome: Kosmetische Störung, keine Schmerzen.
Diagnostik:
Klinische Untersuchung durch Augenarzt oder Hautarzt. Klärung der
Ursache (Zuckerkrankheit, Fettstoffwechsel) in Zusammenarbeit mit dem
Hausarzt oder Internisten.
Therapie: Operative Entfernung möglich.
|
|
Hautwarzen (Verrucae)
|
Ursache: Vermutet wird eine Virusinfektion.
Symptome: Hautverdickung, eventuell Hautverfärbung und blumenkohlartiges Wachstum.
Diagnostik: Klinische Untersuchung durch Augenarzt oder Hautarzt.
Therapie: Operative Entfernung und anschließende mikroskopische Untersuchung des entfernten Gewebes.
|
|
Bösartige Tumore
Basaliom (Basalzellkrebs)
|
Ursache: Neben einer erblichen Disposition sind vor allem Hellhäutige
betroffen, die längerer oder lebenslanger Sonnenstrahlung ausgesetzt
waren.
Symptome: Langsam wachsende Lidhautveränderung mit
Blutgefäßvermehrung, eventuell wulstiger Rand des Tumors, manchmal
blutend. Zerstört Hautgewebe, in Lidkantennähe, Wimpernverlust. Das
klinische Bild eines Basalioms ist vielgestaltig, deshalb sollte im
Zweifel bei Hautveränderungen immer ein Arzt zu Rate gezogen werden.
Diagnostik: Klinische Untersuchung durch Augenarzt oder Hautarzt.
Therapie:
Operative Entfernung, je nach Tumorgröße in örtlicher Betäubung und mit
plastischer Hautdeckung. Mikroskopische Untersuchung des entfernten
Hautgewebes. Lebenslange Nachkontrolle.
Es gibt eine Vielzahl von Lidtumoren, die aber seltener sind und deshalb an dieser Stelle nicht beschrieben werden.
|
|
Fehlstellungen der Lider
Herabhängen des Oberlides (Ptosis)
|
Ursache: Ein herabhängendes Oberlid kann angeboren (Ptosis congenita)
sein, weil der Lidhebemuskel gelähmt oder gar nicht angelegt ist.
Weiterhin kann eine Ptosis im Alter durch Erschlaffung oder Lähmung der
Lidmuskulatur entstehen. Deshalb sollte auch immer bei Auftreten eines
herabhängenden Oberlides an einen Schlaganfall gedacht werden. Auch
können fehlende chemische Botenstoffe für Nerven fehlen (Myasthenie).
Symptome: Die Lidspalte ist ein- oder beidseitig verengt, das
Oberlid kann nicht gehoben werden. Falls die Pupille bedeckt ist, wird
die Sehschärfe erheblich beeinträchtigt. Aus diesem Grunde muss bei
angeborener Ptosis das Kind umgehend einem Augenarzt vorgestellt
werden. Es besteht die Gefahr der Schwachsichtigkeit. Tritt die Ptosis
im Alter plötzlich auf, muss an einen Schlaganfall gedacht werden.
Deshalb sollte umgehend ein Arzt aufgesucht werden.
Diagnostik: Klinische Untersuchung durch einen Augenarzt,
Neurologen oder Hausarzt. Messung der Lidspaltenöffnung bei
verschiedenen Blickrichtungen. Immer auch neurologische Mitbeurteilung.
Therapie: Die Therapie der Ptosis ist abhängig von der Ursache
und dem Ausmaß des Hebungsdefizites. In der Regel wird eine operative
Anhebung des Oberlides durchgeführt, um gutes Sehen zu ermöglichen.
Dazu gibt es diverse individuelle Operationstechniken; vor allem sollte
das Augenlid auch nach einer Operation noch geschlossen werden können.
Im Falle der Myasthenie wird der Neurologe mit Medikamenten therapieren.
|
|
Erschlaffung des Unterlides (Ektropium)
|
Ursache: Die Auswärtsdrehung des Unterlides kommt in der Regel bei
älteren Menschen durch Erschlaffung und Dehnung des Bindegewebes der
Lider zustande. In selteneren Füllen sind Hautschrumpfungen Ursache
einer Auswärtsdrehung des Unterlides.
Symptome: Durch das Auswärtsdrehen des Unterlides mit dem
Tränenpünktchen kommt es zu Tränenfluss und Reizung mit Rötung der
Augenbindehaut. Die Befeuchtung (Störung des Tränenfilms) des Auges
findet nur unzureichend statt. Deshalb kann das Gewebe austrocknen.
Diagnostik: Die Diagnosestellung erfolgt klinisch. Der
Augenarzt wird mit Hilfe der Spaltlampe die Bindehaut und Hornhaut auf
Austrocknungsschäden hin untersuchen.
Therapie: Operative Korrektur der Lidfehlstellung in örtlicher
Betäubung, in der Regel wird das erschlaffte Gewebe gekürzt. für einige
Tage kann ein Augensalbenverband nötig werden.
|
|
Einwärtsdrehung des Unterlides (Entropium)
|
Ursache: Durch Gewebserschlaffung im Alter verlagern sich
Muskelportionen unseres Augenschließmuskels zur Lidkante. Bei Zukneifen
des Lides werden dann die Lidkante und die Wimpern nach innen gedreht.
In einigen Füllen kann auch eine narbige Veränderung der Bindehaut
Ursache sein.
Symptome: Schmerzhafte Reizung der Bindehaut und Hornhaut, Kratzen der Wimpern auf dem Auge.
Diagnostik: Klinische Beurteilung und Untersuchung von Hornhaut und Bindehaut an der Spaltlampe.
Therapie: Operative Korrektur der Lidfehlstellung in örtlicher Betäubung. Eventuell für einige Tage Salbenverband.
|
|
Unvollständiger Lidschluss (Lagophthalmus)
|
Ursache: Ein unvollständiger Lidschluss tritt bei Lähmung des 7. Hirnnerven (Nervus facialis) nach Schlaganfall,
Verletzung oder Tumoren auf.
Symptome: Der Augenschließmuskel versagt, das betroffene Auge kann nicht oder nur unvollständig geschlossen werden.
Bei längerem Bestehen kann zusätzlich auch das Unterlid herabhängen (siehe Ektropium).
Die Folge sind Austrocknung der Augenoberfläche (siehe auch Trockenes Auge), Hornhautgeschwüre bis hin zur Eröffnung
des Augapfels und/oder Infektion.
Diagnostik:
Wichtig ist immer die Klärung der Ursache der Lähmung des 7. Hirnnerven
durch einen Neurologen. Der Augenarzt wird mit Hilfe der Spaltlampe
Hornhaut, Bindehaut und das Augeninnere auf eventuelle Schäden hin
untersuchen.
Therapie: Die Behandlung ist abhängig von dem Ausmaß der
Hornhautschädigung und vom Gesundheitszustand des Betroffenen. Wichtig
ist die Befeuchtung der Augenoberfläche mit Augengel oder Augensalbe.
Auch kann das Aufkleben eines Uhrglasverbandes - eine feuchte Kammer
für den Schutz der Hornhaut - nötig werden. Bildet sich die Lähmung
nicht zurück oder sind größere Schäden am Auge eingetreten, dann wird
operativ ein teilweiser Verschluss von Ober- und Unterlid notwendig.
Die Operation wird in der Regel in örtlicher Betäubung durchgeführt,
wobei üblicherweise die Wimpernreihe erhalten bleibt, so dass eine
operative Wiedereröffnung möglich ist. Einige Operateure benutzen auch
Metallgewichte oder Magneten, die im Oberlid eingepflanzt werden, um
den Lidschluss zu ermöglichen. Wichtig ist unabhängig von dem
Therapieverfahren eine regelmäßige Befeuchtung der Augenoberfläche mit
benetzenden Augentropfen (sog. künstliche Tränen) und Therapiekontrolle
durch den Augenarzt.
|
|
Erkrankungen der Tränenorgane
Die Entzündung der Tränendrüse (Dakryoadenitis)
|
Ursache: Akute Entzündungen können durch Bakterien hervorgerufen
werden. Chronische Entzündungen können durch diverse
Allgemeinerkrankungen - u. a. Morbus Boeck, Lymphome, bei HIV oder
Tumoren - hervorgerufen werden.
Symptome: Im Falle einer akuten Entzündung schwillt das äußere
Oberlid an, es ist gerötet und druckschmerzhaft. Die Lidform ist
gebogen und erinnert an einen liegenden Paragraphen. Es kommt eher zu
Tränenfluss. Im Gegensatz dazu versiegt die Tränenproduktion bei den
chronischen Entzündungen oder Tumoren der Tränendrüse. Es kommt zum
Trockenen Auge.
Diagnostik: Die Untersuchung erfolgt klinisch. Bei unklarer
Ursache kann ein Röntgenverfahren der Augenhöhle und der angrenzenden
Nasennebenhöhlen nötig werden.
Therapie: Die Behandlung richtet sich nach der Ursache. Bei
bakterieller Entzündung sind Antibiotika notwendig. Bei chronischen
Formen richtet sich die Therapie nach der Grunderkrankung. Bei
Trockenem Auge werden "künstliche Tränen" nötig.
|
|
Erkrankung des Tränensackes (Dakryocystitis)
|
Ursache: Oftmals besteht eine Schwellung der Schleimhaut des
Tränensackes, manchmal in Verbindung mit Erkrankungen der
Nasenschleimhaut. Dadurch kommt es zu einer Störung des Tränenabflusses
mit Tränenträufeln und Sekretstau im Tränensack (chronische
Dakryocystitis). Sammeln sich Keime im Tränensack, so können sie zu
einer akuten Entzündung (akute Dakryoadenitis) führen.
Symptome: Die Patienten klagen über Tränenfluss, das Auge ist
feucht. Manchmal erkennt man in dem inneren Lid-Nasenwinkel eine
Schwellung. Im Falle einer akuten Entzündung schwillt die
Tränensacksregion stark und schmerzhaft an, die Haut ist gerötet.
Diagnostik: Die Untersuchung erfolgt klinisch, bei chronischer
Entzündung kann eine Tränenwegsspülung notwendig sein, im akuten
Entzündungsstadium nicht.
Da die Ursache für die Tränenabflussbehinderung auch im Nasen-
oder Nasennebenhöhlenbereich liegen kann, wird eine HNO-ärztliche- und
evtl. eine Röntgenuntersuchung nötig sein.
Therapie: Im akuten Stadium wird die Entzündung mit
Antibiotika behandelt. Danach und im Falle der chronischen
Abflussbehinderung wird eine Operation nötig. In der Regel wird durch
den Augenarzt oder HNO-Arzt eine neue Verbindung vom Tränensack zur
Nase hergestellt . Die Operation kann in örtlicher Betäubung oder
Vollnarkose erfolgen.
|
|
Das Trockene Auge (Keratokonjunktivitis sicca)
Ursache: Das Trockene Auge gehört zu den häfigesten Augenerkrankungen
überhaupt. Man schätzt, dass etwa 10 - 12 Millionen Menschen in
Deutschland unter den Symptomen leiden. Es gibt eine Vielzahl von
Ursachen für ein Trockenes Auge, u. a. die nachlassende
Tränenproduktion im Alter, Entzündungen der Augenoberfläche,
Augenoperationen oder Kontaktlinsen. Allgemeinerkrankungen können mit
Trockenem Auge einhergehen, z. B. das Sjögren-Syndrom, rheumatische
Erkrankungen, Zuckerkrankheit, Schilddrüsenfehlfunktionen, HIV oder
Tumorerkrankungen, die die Tränendrüse befallen und so zu verminderter
Tränenproduktion führen. Medikamente, z. B. Betablocker, Schlaf- oder
Beruhigungsmittel oder Antihistaminika können ein Trockenes Auge
unterhalten oder verstärken. Umweltbelastungen oder auch das
persönliche Umfeld - wie Zigarettenrauch, trockene Heizungsluft,
Klimaanlage, Autogebläse, Bildschirmarbeit oder Zugluft - können zu
Trockenem Auge führen. Hauterkrankungen gehen ebenso mit Trockenem Auge
einher wie der chronische Gebrauch gefäßverengender Augentropfen (sog.
Weissmacher). Eine gesunde Augenoberfläche wird regelmäßig durch
Tränenflüssigkeit befeuchtet. An dem komplizierten System sind u. a.
Fettdrüsen, wässrige Drüsen und Schleimdrüsen beteiligt, die einen
dünnen und sehr empfindlichen Tränenfilm produzieren, der durch
regelmäßigen Lidschlag immer wieder aufgebaut werden muss. Gesteuert
wird dieser Prozess durch unser vegetatives Nervensystem. Der
Tränenfilm ist für unsere Augenoberfläche lebensnotwendig, denn u. a.
wird über ihn Sauerstoff für die normalerweise gefäßloseHornhaut(wir
könnten sonst nicht sehen!) aus der Luft an die Augenoberfläche
transportiert. Wird dieser Mechanismus gestört, kommt es zu
ErnährungsStörungen derHornhautmit ungleichmäßiger Befeuchtung bis
hin zuHornhautschäden, die SehStörungen hervorrufen können.
Symptome: Hinweise für ein Trockenes Auge sind
Fremdkörpergefühl, Kratzen, Brennen, Rötung der Bindehaut, "müde
Augen", geschwollene Lider, Kontaktlinsenunverträglichkeit, Schmerzen
auf oder auch hinter dem Auge. Auch ein tränendes Auge bei Wind,
Zigarettenrauch oder bei Klimaanlage kann ein Hinweis für ein Trockenes
Auge sein. In diesen Füllen liegt eine Störung der Tränenfilmqualität
vor, in der Regel ist der Fettanteil gestört.
Diagnostik: Wichtig für den Augenarzt sind Ihre
Beschwerden. Mit Hilfe der Spaltlampe werden die Veränderungen der
Augenoberfläche untersucht. Die Menge der produzierten
Tränenflüssigkeit kann mit Hilfe von Filterpapierstreifen, die in den
Bindehautsack gehängt werden, gemessen werden. Die Qualität des
Tränenfilms kann der Augenarzt durch Anfärbung untersuchen. Falls
notwendig, werden in Zusammenarbeit mit dem Hausarzt, Internisten oder
Hautarzt Allgemeinerkrankungen abgeklärt.
Therapie: Oftmals bleibt die Ursache für ein Trockenes Auge unklar.
Demgemäß ist die Behandlung in der Regel symptomatisch, d. h. man
bekämpft die lästigen Symptome des Patienten. Dazu dienen sog.
künstliche Tränen, d.h. Tränenersatzpräparate, die die unzureichende
Tränenmenge oder die unzureichende Qualität des Tränenfilms ersetzen
sollen. Derzeit steht eine Vielzahl von Präparaten zur Verfügung,
wässrige Tropfen oder Augengele, die nach Schweregrad des trockenen
Auges eingesetzt werden. Der Augenarzt sollte die Therapie überwachen,
denn in der Regel handelt es sich beim Trockenen Auge um eine
chronische Erkrankung. Bei einer Tropffrequenz von mehr als 4 x täglich
sollten unkonservierte Augentopfen oder Augengele eingesetzt werden.
Besonders schwierig ist die Behandlung der Störung des Fettanteils des
Tränenfilms (sehr starke Verdunstung). Die Betroffenen klagen über
Tränenfluss, insbesondere bei Wind oder Zigarettenrauch. In diesen
Füllen kann eine Schutzbrille hilfreich sein. Auch Lidrandreinigung mit
lauwarmem Wasser oder Lidtüchern (Supranettes¨) können Linderung
bewirken. Im Einzelfalle muss Ihr Augenarzt für Sie eine individuelle
Therapie festlegen.
|
|
Erkrankungen der Bindehaut
Das Flügelfell (Pterygium)
|
Ursache: Die eigentliche Ursache der Bindehautwucherung ist noch
unklar. Diskutiert werden als mögliche Faktoren für die Entwicklung
eines Flügelfells u. a. Sonneneinstrahlung (UV-Licht), kleine
Verletzungen oder auch trockene Augen. Vermutlich sind gestörte
Zellfunktionen einer am Hornhaut-Bindehaut-Übergang liegenden
Zellgruppe (sog. Stammzellen) von Bedeutung.
Symptome: In der Frühphase der Ausbildung eines
Flügelfelles, das langsam vom Bindehautrand des inneren Lidwinkels auf
die Hornhaut überwächst, sind keine Beschwerden vorhanden. Manchmal
wird über Symptome des Trockenen Auges geklagt, z. B. Fremdkörpergefühl
oder Rötung im inneren Augenwinkel. Bei Zunahme des Flügelfelles, das
mit Blutgefäßen gefüllt ist, tritt die Rötung der betroffenen
Augenregion immer mehr in den Vordergrund. Bei stark ausgeprägtem
Flügelfell, das bis in die Hornhautmitte wuchern kann, treten
SehStörungen auf, da die optische Achse des Auges tangiert wird.
Diagnostik: Der Augenarzt wird an der Spaltlampe das Ausmaß der Bindehautwucherung untersuchen.
Therapie:
In der Regel wird das Flügelfell operativ in örtlicher Betäubung unter
dem Operationsmikroskop entfernt. Es sind viele Operationstechniken
beschrieben worden. Je nach Größe des Flügelfells bleibt ein Wunddefekt
unmittelbar nach der Operation bestehen, der bei Nachlassen der
Betäubung zu Schmerzen führen kann. In den ersten Tagen nach der
Operation werden antibiotische Augentropfen und/oder Salben gegeben,
meistens mit einem Verband. Leider kann ein Flügelfell leicht
nachwachsen, so dass nicht selten auch weitere Operationen nötig sein
können.
|
|
Bindehautentzündung (Konjunktivitis)
Akute bakterielle Konjunktivitis
|
Ursache: Die akute bakterielle Konjunktivitis (Konjunktivitis
simplex, purulenta) ist die häfigeste Ursache eines roten Auges. Keime
finden sich in nahezu allen Schleimhäuten des Menschen, so auch auf der
Bindehaut. Täglich kommen wir mit entsprechenden Menschen zusammen, bei
denen wir uns anstecken können. Ist dann noch unser Immunsystem
geschwächt, können die Keime krankhaft werden. Als Keime kommen viele
Arten vor, die eine akute Bindehautentzündung auslösen können.
Symptome: Bindehautrötung, Lidschwellung, verklebte
Wimpern und eitriges Sekret sind Hinweise auf bakterielle Entzündung.
zunächst kann nur ein Auge betroffen sein, in der Regel folgt aber
kurzfristig das zweite Auge.
Diagnostik: Der Augenarzt wird zunächst klinisch
untersuchen, zum Ausschluss einer Hornhautbeteiligung auch mit Hilfe
der Spaltlampe. Eine gezielte Keimbestimmung ist nicht immer notwendig.
Therapie: In der Regel 3 - 5 x täglich
Breitspektrumantibiotika (Augentropfen und/oder Augensalbe) in den
unteren Bindehautsack des Auges geben. Die verkrusteten Lidränder
können mit lauwarmem Wasser gereinigt werden. Die Erkrankung sollte
spätestens nach einer Woche verschwunden sein. Da es sich um eine
Infektion handelt, sollten die Betroffenen oft ihre Hände waschen und
den engen Körperkontakt mit anderen Menschen im Krankheitsfalle meiden.
|
|
Viralbedingte Konjunktivitis
|
Die viralbedingte Konjunktivitis unterscheidet sich in der
Regel durch einen längeren Krankheitsverlauf und kann oftmals von
Hornhautbeteiligung begleitet sein.
Ursache: Viele Viren können eine Bindehautentzündung
auslösen. Bekanntestes Krankheitsbild ist die Keratokonjunktivitis
epidemica. Sie wird durch sog. APC-Viren hervorgerufen und tritt in
Schüben (epidemisch) auf. Die Übertragung erfolgt durch
Tröpfcheninfektion oder durch unmittelbaren Kontakt, z. B. Hautkontakt
oder augenärztliche Instrumente oder Tropfflaschen.
Symptome: Die Bindehautentzündung wird oft von
grippeähnlichen Allgemeinsymptomen wie Abgeschlagenheit oder leichtem
Fieber begleitet. Auffallend ist eine wässrige Sekretion,
Bindehautrötung und Schwellung insbesondere des inneren Lidwinkels (das
Auge ist hochrot). Eine Beteiligung der Hornhaut mit kleinen rundlichen
Narben führt zu Fremdkörpergefühl und SehStörung.
Diagnostik: Die Diagnose erfolgt nach dem klinischen Bild.
Typischerweise sind die Lymphknoten vor der Ohrmuschel geschwollen;
diese werden vom Augenarzt abgetastet. Ein Virusnachweis erfolgt in der
Regel nicht.
Therapie: Die Therapie ist symptomatisch und nicht
spezifisch. Zur Linderung der Beschwerden werden "künstliche Tränen"
oder Gele eingesetzt. In einigen Füllen werden auch antibiotische oder
kortisonhaltige Augentropfen (fragwürdige Wirksamkeit) angewendet. Die
Hornhautnarben sind nicht immer zu vermeiden und können langfristig zu
SehStörungen führen, sie können aber im Laufe der Zeit aufklaren.
Oftmals bleibt "nur" ein Trockenes Auge zurück. Es handelt sich um eine
sehr infektiöse Bindehauterkrankung. Deshalb sollte Körperkontakt oder
das gemeinsame Nutzen von Handtüchern oder anderen Gegenständen
vermieden werden.
|
|
Das Trachom
|
Das Trachom (ägyptische Körnerkrankheit,
Chlamydienkonjunktivitis) ist die häfigeste Bindehautentzündung in
Entwicklungsländern aufgrund mangelnder hygienischer Verhältnisse. Das
Trachom stellt eine der Haupterblindungsursachen in diesen Regionen
dar. Aber auch in Deutschland gibt es diese Form der
Bindehautentzündung.
Ursache: Der Erreger ist Chlamydium trachomatis. Die Übertragung erfolgt durch Körperkontakt, auch sexuell übertragbar.
Symptome:
Chronische Rötung und Schwellung der Bindehaut, insbesondere der
Lidbindehaut. Schleimbildung, Fremdkörpergefühl oder herabhängende
Oberlider können hinweisend auf diese Infektion sein. Als Komplikation
können Narbenstränge und Hornhautgeschwüre auftreten.
Diagnostik: Der Augenarzt wird mit Hilfe der Spaltlampe
die Lider, Bindehaut und Hornhaut untersuchen und bei
Chlamydienverdacht einen entsprechenden Keimnachweis führen. Bestätigt
sich der klinische Verdacht, sollten auch die Schleimhäute des
Genitaltraktes durch den Frauenarzt oder Urologen untersucht werden.
Die Erkrankung ist in Deutschland meldepflichtig.
Therapie: Sowohl antibiotische Augentropfen als auch
Antibiotika in Tablettenform (Tetracyclin, Doxycyclin) sind notwendig.
Nach Beendigung der Therapie sollte sicherheitshalber eine
Keimkontrolle erfolgen. Gegen das sekundär Trockene Auge helfen
"künstliche Tränen". Bei schweren Sekundärveränderungen - wie z. B.
Narben - können operative Maßnahmen notwendig werden.
|
|
Allergische Augenerkrankungen
Allergische Bindehautentzündung (allergische Konjunktivitis)
|
Ursache: Die saisonale, im Frühjahr auftretende allergische
Bindehautentzündung hat ihre Ursache oftmals in einer Sensibilisierung
auf Pflanzenpollen ( z. B. Haselnussblüten, Birkenblüten oder Gräser
und Getreidepollen ) . Es reagiert aber nicht nur die Bindehaut des
Auges, sondern auch die Nasenschleimhaut (bekannt als sog.
Heuschnupfen). Bei ganzjährigem Auftreten liegt meist eine Allergie
gegen Hausstaubmilben, Tierhaare, Schimmelpilze usw. vor.
Symptome: Tränenfluss, Jucken, Schnupfen, Niesreiz, Rötung und Schwellung der Bindehaut.
Diagnostik: Der Augenarzt wird zunächst die Augenstrukturen mit Hilfe
der Spaltlampe untersuchen. Ein Allergologe ( spezialisierte HNO-Ärzte, Hautärzte,
Internisten ) sollte dann nach den auslösenden Fremdsubstanzen (Allergenen)
suchen. Dazu gibt es diverse Allergietests, z. B. Hauttest oder Provokationstest,
bei denen durch gezielten Einsatz häfigee Allergene in kleinsten Mengen
am betroffenen Patienten getestet werden. Bei entsprechender Reaktion, die
vom Fachmann bewertet werden muss, kann damit der Auslöser der Allergie
ermittelt werden.
Therapie: Das Spektrum der Therapie bei Allergien hat sich in den
letzen Jahren deutlich erweitert, so dass die Lebensqualität der Allergiker
verbessert werden kann. Sinnvoll erscheint oftmals eine fachübergreifende
Betreuung des Allergikers. Im Vordergrund einer Therapie des Allergikers
steht zunächst die Vermeidung des Kontaktes mit der auslösenden
Fremdsubstanz. Dieses ist leider nur in begrenztem Maße möglich.
Deshalb werden antiallergisch wirksame Medikamente eingesetzt werden
müssen.
Bei der allergischen Bindehautentzündung stehen spezielle Augentropfen
( Antihistaminika, Mastzellstabilisatoren) zur Verfügung. Zum "Ausspülen"
der Pollen dienen zusätzlich "künstliche Tränen" ohne
Konservierungsmittel.
|
|
Atopische Bindehautentzündung (atopische Keratokonjunktivitis)
|
Ursache: Die atopische Keratokonjunktivitis ist eine allergische
Augenerkrankung, bei der die Augensymptomatik mit einer allgemeinen
Allergieneigung (Atopie) vergesellschaftet ist. Meistens liegt auch
eine allergische Hauterkrankung (z. B. Neurodermitis), selten ein
allergisches Asthma vor.
Symptome: Die Beschwerden sind Bindehautrötung, Jucken,
Fremdkörpergefühl, Lichtscheu, verbunden mit Hautveränderungen auch im
Lidbereich, z. B. Schuppung und/oder Faltenbildung. Die Symptome sind
meistens ganzjährig.
Diagnostik: Der Augenarzt wird mit Hilfe der Spaltlampe
Lider,Hornhautund Bindehaut betrachten. Er wird neben der
Bindehautrötung auch in der Lidbindehaut Schwellungen und Unebenheiten
feststellen können (deshalb Fremdkörpergefühl wie bei Trockenem Auge).
An derHornhautkönnen Geschwüre oder Blutgefäße auftauchen.
Therapie: Behandlung der allergischen Grunderkrankung
durch den Allergologen. Am Auge werden neben antiallergischen
Augentropfen über lange Zeit auch "künstliche Tränen" oder Gele ohne
Konservierungsmittel sinnvoll eingesetzt. Wichtig ist ebenfalls die
milde Lidrandreinigung. Regelmäßige Kontrolle durch den Augenarzt
sinnvoll.
|
|
Frühjahrsbindehautentzündung (Keratokonjunktivitis vernalis)
|
Ursache: Die eigentliche Ursache oder ein spezifisches Allergen ist weitgehend unbekannt.
Symptome:
Betroffen sind etwa 0,1 - 0,5 % der Bevölkerung und überwiegend Kinder
vor der Pubertät. Gehäuft sind die Probleme im Frühjahr. Typische
Symptome sind Juckreiz, Fremdkörpergefühl, Lichtscheu, Sehminderung,
krampfhafter Lidschluss.
Diagnostik: Der Augenarzt wird mit Hilfe der Spaltlampe
die Bindehaut undHornhautuntersuchen und je nach Ausprägung der
Krankheit große Riesenpapillen (sog. Pflastersteine) in der
Lidbindehaut finden. Dazu muss auch das Oberlid umgeklappt werden.
Diese Veränderungen erklären das starke Fremdkörpergefühl, da sich kein
guter Tränenfilm aufbauen kann. Manchmal werden auchHornhautschäden
entdeckt. In Zusammenarbeit mit dem Allergologen wird die Diagnose
bestätigt. Bei etwa zwei Drittel der Betroffenen legen gleichzeitig
weitere allergische Veränderungen vor, z. B. Hautekzeme oder Asthma.
Therapie: Falls möglich Klimawechsel in feuchte, kühle
Regionen. Am Auge werden über Monate antiallergische Augentropfen und
benetzende Augentrofen oder Augengele ohne Konservierungsmittel
eingesetzt. In einigen Füllen müssen die Riesenpapillen auch
chirurgisch abgetragen werden.
|
|
Gigantopapilläre Bindehautentzündung (Gigantopapilläre Konjunktivitis)
|
Ursache: Eine gigantopapilläre Bindehautentzündung entwickelt sich bei
Kontaktlinsenträgern oder Augenprothesenträgern. Eiweißablagerungen aus
dem Tränenfilm und Ablagerungen auf den Kontaktlinsen führen durch
mechanische Reizung der Lidbindehaut zu der Entzündungsreaktion.
Symptome: Überwiegend Träger weicher Kontaktlinsen klagen
nach längerer Tragezeit über Unverträglichkeit der Kontaktlinse mit
Bindehautrötung, Juckreiz, Fremdkörpergefühl und/ oder Schleimbildung,
manchmal SehStörung.
Diagnostik: Der Augenarzt wird die Bindehaut undHornhautdes Auges mit der Spaltlampe untersuchen und das Oberlid umklappen.
Dort finden sich manchmal sehr große Erhabenheiten (Riesenpapillen,
"gigantische" Papillen), die das Fremdkörpergefühl gut erklären. Die
Diagnose wird nach der Klinik gestellt. Weitere Untersuchungen sind
wenig ergiebig.
Therapie: zunächst Verzicht auf Kontaktlinse oder
Augenprothese. Über längere Zeit antiallergische Augentropfen.
Vorrangig aber Befeuchtung der Augenoberfläche mit "künstlichen Tränen"
oder Gelen, natürlich ohne Konservierungsmittel. Bei erneutem
Kontaktlinsentrageversuch ist eine konsequente Reinigung und Hygiene
der Kontaktlinse ebenso nötig wie eine regelmäßige Benetzung.
|
|
Kontaktallergie am Auge (allergische Kontaktdermatitis)
|
Ursache: Diese Reaktion der Lidhaut wird in der Regel durch Augenmedikamente oder Kosmetikprodukte ausgelöst.
Symptome:
Nach Anwendung von Augenmedikamenten oder Kosmetikprodukten kommt es in
wenigen Tagen zu einer Rötung und Schwellung der Lidhaut mit Juckreiz .
In einigen Füllen ist auch die Bindehaut des Auges betroffen, wobei
auch hier Rötung, Schwellung und Juckreiz typisch sind.
Diagnostik: zunächst wird aufgrund der Vorgeschichte
klinisch die Verdachtsdiagnose gestellt. Der Augenarzt wird zusätzlich
Bindehaut undHornhautan der Spaltlampe untersuchen. Ein Allergologe
sollte dann den auslösenden allergisierenden Stoff in spezieller
Testung ermitteln.
Therapie: Unmittelbares Absetzen der bisherigen
Augenmedikamente oder Kosmetika. Antiallergische Augentropfen oder in
schwereren Füllen kortisonhaltige Augensalbe können sinnvoll sein
ebenso wie Tränenersatzmittel, natürlich ohne Konservierungsmittel.
Nach Klärung des allergisierenden Stoffes sollte zur Vorbeugung einer
erneuten Reaktion der Kontakt vermieden werden.
|
|
Erkrankungen der Hornhaut
Die Hornhaut (Cornea)
|
Die Hornhaut (Cornea) - die stärkste Pluslinse unseres optischen Systems -
ist normalerweise durchsichtig und ohne Blutgefäße.
Der intakte Tränenfilm auf der Hornhautoberfläche sorgt als Grenzfläche zur Luft für die Durchsichtigkeit der Hornhaut.
Sauerstoff wird aus der Luft an die gefäßlose Hornhaut herangeführt.
Austrocknung führt zu Transparenzverlust, aber auch jede andere Veränderung der Hornhautstruktur bewirkt SehStörungen.
|
Der Greisenbogen (Arcus senilis, Gerontoxon, Arcus lipoides)
|
Ursache: Viele ältere Menschen weisen eine ringförmige Trübung der
Hornhautperipherie auf (60% der 40 - 60jährigen, ab 80. Lebensjahr
nahezu alle). Es handelt sich um Fetteinlagerungen. Tritt der Fettbogen
bei jungen Menschen auf muß an FettstoffwechselStörungen als Ursache
gedacht werden.
Symptome: Keine subjektiven Störungen, eventuell kosmetisch störende grau-gelb-Färbung der Hornhautperipherie.
Diagnostik: Untersuchung durch den Augenarzt mit der Spaltlampe. Bei jungen Menschen Untersuchung des Fettstoffwechsels.
Therapie: In der Regel keine Therapie. Bei FettstoffwechselStörung Behandlung der Grunderkrankung.
|
|
Entzündungen der Hornhaut
Bakterielle Hornhautentzündung (Keratitis)
|
Ursache: Bei kleinsten Verletzungen oder gewisser Abwehrschwäche können
Bakterien in das Hornhautgewebe eindringen. Besonders gefährdet sind
ältere Menschen und Kontaktlinsenträger oder Menschen mit Trockenem
Auge, z. B. bei Rheuma. Liegt ein Verschluss des abführenden
Tränensystems vor, dann können Keime auch aus dem Tränensack in die
Hornhaut eindringen. Es gibt eine Vielzahl von Keimen, die so
gefährlich sein können, dass in kurzer Zeit das gesamte Hornhautgewebe
durchdrungen ist (Hornhautgeschwür, Ulcus serpens), ein Defekt in der
Hornhaut entsteht und die Keime in das Augeninnere vordringen. Nun ist
das gesamte Auge gefährdet.
Symptome: Eine einseitige, in der Regel ausgeprägte
Augenrötung sollte immer ein Alarmzeichen sein. Wenn dann noch
zusätzlich Fremdkörpergefühl, Schleim und/oder grau-weiße oder
gelbliche Hornhauttrübungen sichtbar werden, sollte unmittelbar ein
Augenarzt oder eine Augenklinik aufgesucht werden.
Diagnostik: Der Augenarzt wird mit der Spaltlampe
Bindehaut, Hornhaut und das Augeninnere untersuchen. Bei schwerem
Befund wird eine Einweisung in eine Augenklinik erfolgen. Bei
Hornhautentzündung sollte ein Keimnachweis geführt werden. Die Spülung
der Tränenwege sollte evtl. erfolgen, um zu prüfen, ob hier vielleicht
die Ursache der Infektion liegt.
Therapie: Sofort halbstündlich oder stündlich antibiotische Augentropfen
mit breitem Wirkungsspektrum. Bei schwerer Entzündung (Ulcus serpens
und Beteiligung des Augeninneren) allgemeine antibiotische Therapie (in der
Regel Infusionen) unter stationären Bedingungen. Je nach Beteiligung
der inneren Augenabschnitte wird ein pupillenerweiterndes Medikament gegeben.
Ist die Hornhaut durchbrochen (Perforation), so kann auch eine akute
Hornhautverpflanzung (Keratoplastik a chaud) notwendig werden, um das Auge
und die Sehfähigkeit zu erhalten. Manchmal reicht das Aufnähen eines
durchsichtigen Häutchens (Amnionmembran), um den Defekt abzudecken.
|
|
Hornhautentzündung durch Pilze (mykotische Keratitis)
|
Ursache: Verletzungen, allgemeine Abwehrschwäche, langwierige
Antibiotikagabe oder mangelnde Hygiene bei Kontaktlinsenträgern führen
zu Pilzinfektionen.
Symptome: Einseitige Bindehautrötung, evtl. etwas
blau-rot, langsamer entstehend als eine bakterielle Entzündung. Ein
oder mehrere grau-weiße Hornhauttrübungen, oft frühzeitig weißliche
Spiegelbildung in der vorderen Augenkammer (Hypopyon).
Diagnostik: Augenärztliche Untersuchung an der Spaltlampe.
Gewebsentnahme aus dem Hornhautgeschwür und Keimbestimmung (manchmal
schwierig). Diagnose muss oft nach der Klinik gestellt werden.
Therapie: Es ist bei Pilzverdacht eine stationäre
Behandlung empfehlenswert. Je nach Pilzart kommen am Auge
unterschiedliche Antimykotika zum Einsatz.
|
|
Hornhautentzündung durch Herpesviren (Viruskeratitis)
|
Ursache: Eine der häfigesten HornhautEntzündungen ist eine Infektion
durch das Herpes simplex Virus. Viele Menschen sind Träger des Herpes
simplex Virus, die Infektion hat unbemerkt in der Kindheit
stattgefunden. Die Viren schlummern in sog. Ganglienzellen. Aber nur
wenige bekommen eine Hornhautentzündung durch das Herpes simplex Virus
(bekannter ist der Lippenherpes).
Symptome: Da das Virus Nerven befällt ist typischerweise
die Berührungsempfindlichkeit der Hornhaut vermindert, d. h. das
Warnsymptom "Schmerz" fehlt. Bei einer länger bestehenden einseitigen
Augenrötung, evtl. verbunden mit SehStörung, sollte eine augenärztliche
Untersuchung erfolgen.
Diagnostik: Der Augenarzt wird mit Hilfe der Spaltlampe
Bindehaut und Hornhaut sowie die tieferen Augenabschnitte untersuchen.
Bei Herpesvedacht wird die Berührungsempfindlichkeit der Hornhaut
untersucht. Der Augenarzt wird folgende klinische Formen der
Hornhautentzündung durch das Herpes simplex Virus unterscheiden:
1. Bäumchenkeratitis (Keratitis dendritica). Hier
handelt es sich um eine Infektion der obersten Hornhautschicht, die bei
Anfärbung mit grünem Farbstoff (Fluorescein) eine verzweigte,
bäumchenförmige Struktur aufweist.
2. Scheibenförmige Hornhautentzündung (Keratitis disciformis,
Endotheliitis). Mit Viren befallen ist die innere Hornhautschicht,
sichtbar mit Hilfe der Spaltlampe u. a. durch Eiweißablagerungen
(Präzipitate). Dadurch kommt es zu Trübung und Quellung auch der
mittleren Hornhautschicht.
3. Hornhautgeschwür nach langdauernder Herpesinfektion
(Metaherpetisches Ulcus). Nach langdauernder und immer wiederkehrender
Herpesinfektion kommt es langfristig zu Gewebsumbau und
ErnährungsStörung der Hornhaut mit Geschwürsbildung. Diese Geschwüre
sind in der Regel frei von Viren.
Therapie: Die Bäumchenkeratitis wird durch Anwendung virushemmender Augentropfen
oder Salbe behandelt. Die scheibenförmige Hornhautentzündung erfordert
zusätzlich kortisonhaltige Augenmedikamente und bei schwerer Verlaufsform,
z. B. bei Beteiligung des Augeninneren, auch allgemein virushemmende Medikamente
(Infusion oder Tabletten). Die Geschwürsbildung wird je nach klinischem
Befund behandelt werden müssen. In einigen Füllen wird auch eine
Hornhautverpflanzung nötig.
Hornhauterkrankungen mit Herpes simplex Viren sind oftmals sehr langwierig
und können jederzeit wieder aufflackern. Deshalb sollte jeder Betroffene
bei Erkrankung oder Änderung von Beschwerden konsequent den Augenarzt aufsuchen.
|
|
Erkrankungen der Gefäßhaut
Entzündungen der Gefäßhaut des Auges (Uveitis)
|
Ursache: Als Uveitis bezeichnet man eine entzündliche Erkrankung der
Aderhaut. Sie ist allerdings selten infektiöser Natur, sondern es
handelt sich um eine immunologisch bedingte Erkrankung. Der Begriff
"Uvea" stammt aus dem Griechischen und bedeutet "Traube" (entfernt man
die äßere Hülle des Auges, - die Lederhaut - so bleibt eine bläulich
schimmernde Augenkugel über, die an die griechische Weintraube
erinnert). Kommt es in einem der Bereiche der Gefäßhaut zu einer
Entzündung, so unterscheidet man je nach betroffenem Abschnitt eine
1. Regenbogenhautentzündung (Iritis)
2. Entzündung des Strahlenköpers (Cyclitis)
3. Aderhautentzündung (Chorioiditis)
Im
weitesten Sinne ist die entzündliche Erkrankung drer Gefäßhaut oder
ihrer Anteile eine allergisch-hyperergische Reaktion (immunologische
Erkrankung), wobei durchaus Infektionen durch Keime in der
Vorgeschichte eines Erkrankten eine Rolle spielen können. Insbesondere
bei Kindern kann eine recht aggressive Form der Iritis oder
Iridocyclitis bei kindlichem Rheuma ausgelöst werden. Weitere
Erkrankungen, die zu einer Uveitis führen können, sind die rheumatoide
Arthritis, der Morbus Bechterew, entzündliche Gefäßerkrankungen, die
Tuberkulose, die Sarkoidose, die Lues, Pilze oder die Toxoplasmose.
Auch immungeschwächte Menschen erkranken an Uveitis, z. B. HIV-Kranke.
Betroffen sind etwa eine halbe Million Menschen in Deutschland.
Besonders tückisch sind die Formen, die ohne Alarmzeichen ganz
schleichend die Sehfähigkeit beeinträchtigen.
Symptome: Als akutes Zeichen einer Uveitis, die ein oder
beide Augen betreffen kann, ist ein gerötetes Auge, meist verbunden mit
Druckschmerzen, Blendempfindlichkeit oder SehStörung, anzusehen. In
schweren Füllen ist die Pupille entrundet und es kann ein Eiterspiegel
in der vorderen Augenkammer sichtbar werden, was bei genauer
Beobachtung auch im Spiegel zu erkennen ist. Manchmal sind aber auch
nur SehStörungen oder dunkle Flecken oder schwebende dunkle "Teilchen"
im Gesichtsfeld vorhanden. Bei Aderhautentzündung kann ein
Gesichtsfeldausfall bemerkt werden.
Diagnostik: Der Augenarzt wird neben der Sehschärfe auch
die vorderen und inneren Abschnitte des Auges mit der Spaltlampe
untersuchen. In der Regel wird bei Verdacht auf eine Uveitis oder
Entzündung einzelner Gefäßhautabschnitte auch der Augeninnendruck, der
bei dieser Erkrankung erhöht sein kann, gemessen. Anschließend wird die
Pupille erweitert, um die Netzhaut und die darunter liegende Aderhaut
zu untersuchen. Es kann sein, dass dazu nach einer oberflächlichen
Betäubung ein sog. Kontaktglas auf die Hornhaut gesetzt wird, um
stereoskopisch Details des Glaskörpers und der
Netzhaut-Aderhautabschnitte besser zu erkennen. Diese
Untersuchungsgänge sind schmerzlos. Da die Entzündungsformen der
Gefäßhaut oder ihrer Einzelabschnitte ihre Ursache in anderen
Körperregionen haben können, wird in der Regel die Ursachenklärung
durch Hausärzte, Kinderärzte, Internisten, ggf. spezialisierte
Rheumatologen oder Immunologen erfolgen. Nicht immer wird eine klare
Ursache gefunden.
Therapie: Die sofortige Therapie besteht in der Anwendung
von kortisonhaltigen und pupillenerweiternden Augentropfen. Je nach
Beschwerdebild werden auch Kortisontabletten oder sogar
Immunsuppressiva nötig. In sehr schweren Füllen der Uveitis muss sogar
der Gläskörper operativ entfernt werden (Vitrektomie). Bei
Augendruckerhöhung werden drucksenkende Medikamente eingesetzt. Die
Therapie muss am Einzelfall orientiert sein. Der Verlauf einer Uveitis
ist sehr unterschiedlich, sie kann nur einmal auftreten oder, was
leider häfigeer vorkommt, wiederkehren oder chronisch sein. Deshalb
werden neben der spezifischen Therapie, die durch Augenarzt und
Allgemeinarzt überwacht werden sollte, auch eine gesunde Lebensführung,
Klimawechsel oder Kuraufenthalte empfohlen. Auch eine psychosomatische
Betreuung kann sinnvoll sein.
|
|
Erkrankungen des Glaskörpers
Allgemein
Ursache: Normale Alterungsprozesse, degenerative Veränderungen bei
Kurzsichtigen oder ein Zusammenfallen des Glaskörpers (hintere
Glaskörperabhebung), Entzündungen bei Aderhauterkrankung (Cyclitis,
Chorioiditis, Uveitis) oder Blutung in den Glaskörperraum bei
Gefäßerkrankungen derNetzhautoder Aderhaut.
Symptome: Da der Glaskörper vor derNetzhautliegt, gehen
Glaskörpererkrankungen in der Regel subjektiv mit Flocken- oder
Mückensehen (Mouches volantes) gegen einen hellen Hintergrund einher.
Treten diese Veränderungen auf, sollte immer eine augenärztliche
Untersuchung erfolgen, weil der Glaskörper, der Verbindung zurNetzhauthat, u. a. immer auch Veränderungen an derNetzhaut(z. B.Netzhautloch) hervorrufen kann.
Diagnostik: Der Augenarzt wird die Sehschärfe prüfen, den
Augendruck messen und dann mit Hilfe der Spaltlampe die Augenstrukturen
untersuchen. Notwendig wird eine medikamentöse Erweiterung der Pupille,
um mit Lupe und/oder Kontaktglas die Glaskörper- undNetzhaut-Aderhautstrukturen untersuchen zu können. Deshalb sollte der
Augenarzt ohne Auto aufgesucht werden, da mit weiter Pupille das
Autofahren verboten ist.
Therapie: "Einfache", oft lästige Glaskörpertrübungen können nicht
therapiert werden. In der Regel sacken diese Trübungen im Auge ab und
stören dann nur noch selten. Liegen andere Ursachen vor, so wird die
Grunderkrankung behandelt. In einigen Füllen wird auch die operative
Entfernung des Glaskörpers (Vitrektomie) nötig.
|
|
Erkrankungen der Netzhaut
Altersbezogene Veränderungen der Netzhautmitte (senile Makuladegeneration)
|
Ursache: Es gibt eine Vielzahl von erblichen und nicht erblichen
Erkrankungen der Netzhaut, die vorwiegend die Stelle des schärfsten Sehens,
die Netzhautmitte oder Makula, schädigen. Die jugendlichen oder juvenilen
Makuladegenerationen führen bereits in jungen Jahren zu einer raschen
Verschlechterung der Sehschärfe und der Farbwahrnehmung. Hier sind vorwiegend
erbliche Faktoren ursächlich.
Bei der größeren Gruppe der altersbezogenen oder senilen Makuladegeneration
werden neben erblichen Faktoren auch ErnährungsStörungen und UV-Strahlen
für die Entwicklung verantwortlich gemacht. Die Forschung auf diesem
Gebiete ist noch im Fluß.
Man schätzt, dass ca. 1 - 2 Millionen Menschen in Deutschland an einer
Makuladegeneration leiden, wegen der Alterung der Bevölkerung mit zunehmender
Tendenz. Man unterscheidet derzeit zwei Formen der altersbezogenen Makuladegeneration:
- Eine "trockene" Verlaufsform, bei der zentrale Netzhautzellen langsam absterben.
-
Eine "feuchte" Verlaufsform, bei der es zu Flüssigkeitsansammlung unter
der Netzhautmitte (Makulaödem) - in der Regel aus neu gewachsenen
Aderhautgefäßen - kommt .
Symptome: Bei der "trockenen" Makuladegeneration wird
langsam die Lesefähigkeit und die Farberkennung nachlassen. Auch das
Kontrastsehen kann eingeschränkt sein. Man kann nicht mehr fixieren,
Gesichter erkennen oder Geld abzählen. Die Ausprägung der Störung hängt
von der Ausdehnung der Erkrankung ab. Bei der "feuchten"
Makuladegeneration sind vergleichbare Störungen vorhanden, allerdings
führt eine Flüssigkeitsansammlung unter der Makula (Makulaödem) zu
Bildverzerrung, gerade Linien haben Knicke oder Wellenform. Je nach
Ausdehnung der Veränderung sind große zentrale Gesichtsfelddefekte
vorhanden.
Diagnostik: Der Augenarzt wird Sehschärfe, den
Augeninnendruck und die vorderen Augenstrukturen mit der Spaltlampe
untersuchen. Mit Hilfe eines Gitternetzes (Amsler-Netz) werden Wellen-
oder Unscharfsehen erfasst und dokumentiert. Danach wird mit
Augentropfen die Pupille erweitert und die Netzhautmitte mit Hilfe
einer Lupe untersucht. Hier kann der Augenarzt bereits klinisch seinen
Befund zu einer der zwei Formen der Makuladegeneration zuordnen. Bei
Verdacht auf "feuchte" Form wird in der Regel eine Farbstoffdarstellung
der Netzhaut-Aderhautgefäße (Fluoreszenzangiographie) durchgeführt.
Dazu wird über die Armvene der gelbliche Farbstoff (Fluoreszein) in das
Blutgefäßsystem gespritzt, und dann mit Hilfe einer Spezialkamera die
Durchblutung der Gefäße der Aderhaut und Netzhaut dargestellt. Neue
Gefäßbildungen mit einer undichten Gefäßwand können hiermit erkannt
werden. In der Regel ist diese Untersuchung ungefährlich, allerdings
kann es bei jeder Farbstoffuntersuchung zu Unverträglichkeiten kommen.
Harmlos ist die anschließende Gelbfärbung der Haut und des Urins.
Unangenehmer sind z. B. lokale Reaktionen an der Einstichstelle der
spritze, Allergien oder Kreislaufprobleme. Deswegen wird während der
Farbstoffuntersuchung ein Kanülensystem in der Armvene verbleiben, um
im Notfalle reagieren zu können.
Therapie: Die Behandlung der Makuladegeneration ist derzeit
unbefriedigend. Bei der "trockenen" Form fehlen bisher wirksame
Medikamente oder andere Behandlungsmethoden. Bei der selteneren
"feuchten" Form wird heute in einigen speziellen Füllen - je nach
Angiographiebefund - eine sog. photodynamische Therapie (PDT)
eingesetzt. Durch eine in die Armvene verabreichte Spezialsubstanz, die
durch Laserlicht aktiviert werden kann, werden gezielt neugebildete
Gefäße zerstört. Die ungiftige chemische Substanz macht die Gefäße für
energiearmes Laserlicht empfindlich, und die Gefäße sterben ab. Leider
ist diese Therapieform nur bei wenigen Formen der "feuchten"
Makuladegeneration anwendbar. Auch kann die Sehschärfe selbst nur
selten verbessert werden. Ziel der Behandlung ist ein Fortschreiten der
Erkrankung zu verhindern, aber trotzdem können sich immer wieder neue
Gefäße bilden. Evtl. muss dann nach erneuter Fluoreszenzangiographie
die PDT wiederholt werden.
Auch operative Therapieformen wurden und werden in
EinzellFüllen versucht, u. a. operative Entfernung einer großen
Aderhautgefäßneubildung mit oder ohne Blutung, eine Netzhautrotation
(hochkomplizierte Operation in Spezialzentren, bei der besser
funktionierendes Netzhautgewebe auf die Netzhautmitte hin rotiert wird)
oder Transplantation von Pigmentepithelzellen.
Erst langfristig wird sich zeigen, welche Therapieform zur
Sehverbesserung geeignet ist. Derzeit sind "große" Therapieerfolge, die
vor allem betroffenen Menschen in breiter Front Lesefähigkeit bringen,
selten.
In der Regel wird man auf Hilfsmittel zur Vergrößerung von
Druck- und Schreibschrift zurückgreifen müssen. Leider sind auch hier
viele ältere Menschen nicht mehr in der Lage, diese Hilfsmittel zu
bedienen.
Zur Verfügung stehen Hand-, Tisch- oder Brillenlupen. Wichtig
sind immer zusätzlich eine gute Beleuchtung, die nicht blendet, und ein
fixer Leseabstand, z. B. durch ein Lesepult. Bildschirmlesegeräte
nutzen Kameras, die bei unterschiedlichem weiß-schwarz oder
schwarz-weiß Kontrast Schrift bis zu 30-fach auf einem Bildschirm
vergrößern können. Der Augenarzt muß sich im Einzelfalle von dem Nutzen
des Gerätes überzeugen.
Im Alltag wird der Verlust der zentralen Sehschärfe viele
Probleme aufwerfen, u. a. Lesen, Schreiben, Unterschriften leisten,
Einfädeln einer Nadel, Ein- und Ausschalten von Haushaltsgeräten
(Verbrennungsgefahr!), Uhrzeit ablesen usw. Auch hier gibt es
Hilfsmittel wie "sprechende" Uhren oder Waagen oder Blutdruckgeräte.
Wenn das Lesen mit Lupenbrillen oder Bildschirmlesegerät zu
schwerfällt, dann müssen die Angebote von Hörbibliotheken
(Tonkassetten) genutzt werden. Recht neu und kostenintensiv sind
elektronische Textlesesysteme.
Bei stark fortgeschrittener Sehbehinderung sollte ein weißer
Stock das Umfeld wissen lassen, dass hier ein sehbehinderter Mensch am
Verkehr teilnimmt.
Ihr Augenarzt wird Sie informieren!
|
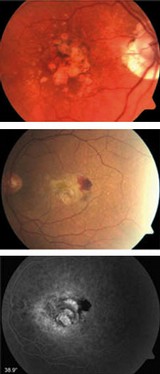
Oben: "trockene" Makuladegeneration - klinisches Bild
Mitte: feuchte Makuladegeneration - klinisches Bild
Unten: Fluoreszenzangiogramm mit neovaskulärer Membran
|
Netzhautablösung (Ablatio oder Amotio retinae)
|
Ursache: Vorläufer von Netzhautablösung sind oftmals degenerative
Veränderungen in der Netzhautperipherie (am sog. Äquator oder dahinter),
die als Zeichen des Alterungsprozesses der Netzhaut angesehen werden. Bei
Normalsichtigen entwickeln sich diese Veränderungen jenseits des 45.
Lebensjahres. Bei Kurzsichtigen können sie allerdings schon wesentlich
früher auftreten. Diese Veränderungen entwickeln sich über
Jahre und stehen nicht selten in Verbindung mit einem krankhaft veränderten
Glaskörper. Zu den Vorstufen einer Netzhautablösung zählen
u. a. Gitterlinien oder Netzhautlöcher. Zur Netzhautablösung kommt
es, wenn der Glaskörper die Netzhaut von der Unterlage abzieht oder Flüssigkeit
in ein Netzhautloch dringt und so die Netzhaut vom sog. Pigmentblatt abhebt.
Man unterscheidet eine lochbedingte (rhegmatogene) Netzhautablösung
(derartige Löcher entstehen in peripheren Degenerationen) von einer
nicht lochbedingten Netzhautablösung ( bei Entzündung, nach Verletzung
oder Blutungen im Glaskörper mit sekundärem Narbenzug, sog
proliferierende Vitreoretinopathie ).
Symptome: Warnsymptome sind bei peripheren
Netzhautdegenerationen selten. Hier hilft nur vorbeugende
augenärztliche Untersuchung der Netzhautperipherie.
Treten allerdings dunkle Flocken oder sog. Mückenschwärme
(mouches volantes) - evtl. in Verbindung mit Lichtblitzen - auf, so
sollte umgehend eine augenärztliche Untersuchung erfolgen. Wird sogar
eine dunkle Wand im Gesichtsfeld bemerkt, ist Gefahr im Verzug.
Diagnostik: Der Augenarzt wird Sehschärfe, Augeninnendruck
und die vorderen Augenabschnitte mit Hilfe der Spaltlampe untersuchen.
Nach Erweiterung der Pupille wird mit Hilfe eines Kontaktglases,
welches nach Betäubung auf die Augenoberfläche aufgesetzt wird, der
Glaskörper und die Netzhaut nach Veränderungen untersucht. Falls eine
Blutung den Einblick in das Augeninnere verhindern sollte, wird eine
Ultraschalluntersuchung des Auges notwendig.
Therapie: Die Behandlung richtet sich nach dem Ausmaß der Veränderungen.
Liegen lediglich Lochvorstufen in der Netzhautperipherie oder ein
isoliertes Netzhautloch ohne Netzhautablösung vor, wird mit Hilfe einer
Laserkoagulation die degenerative Veränderung durch eine künstliche
Entzündungsreaktion auf der Unterlage (Pigmentblatt-Aderhaut) "verschweißt".
Dazu wird wie bei der Diagnostik ein Kontaktglas nach Betäubung auf die
Augenoberfläche aufgesetzt und so über Spiegel der Laserstahl auf
die Umgebung der erkrankten Region gelenkt. Die Therapie ist in der Regel
schmerzfrei, lediglich ein Stechen oder ein Druck können empfunden werden.
Diese Lasereffekte müssen nun in 8 - 14 Tagen vernarben. Leider ist auch
diese Therapie nicht völlig nebenwirkungsfrei. Deshalb wird der Augenarzt
Kontrollen durchführen. Selten können u. a. Blutung oder Netzhaut-Glaskörperschrumpfung
mit Netzhautablösung entstehen.
Liegt eine lochbedingte Netzhautablösung vor, so wird mit Hilfe diverser operativer Techniken das Loch verschlossen.
Derartige Operationen werden in örtlicher Betäubung oder in Vollnarkose
durchgeführt. Da man eine Netzhaut nicht nähen kann, und die abgehobene
Netzhaut wieder auf ihrer Unterlage (Lochverschluss) verankert werden
muss, wird durch Aufnähung eines elastischen Kunststoffes (Plomben)
genau auf der Außenseite des Loches die äußere Augenhülle
(Lederhaut-Aderhaut) an die Netzhaut herangeführt, so dass die
Strukturen zusammen vernarben können. Es gibt isolierte Plomben bei
Einzellöchern oder Gürtelplomben (Cerclage) bei Mehrfachlöchern.
Läßt sich die Netzhaut auf Dauer nicht anlegen und / oder liegen
bereits Strangbildungen im Glaskörper und / oder der Netzhaut selbst
vor (proliferierende Vitreoretinopathie), so werden in aufwändigen Operationsverfahren
Glaskörperstränge entfernt (Vitrektomie) und ggf. die in Falten
liegende Netzhaut durch Auffüllung eines Gases oder Öles auf die Unterlage
gedrückt.
Nach derartigen Operationen wird in der Regel ein Verband mit antibiotischer
und kortisonhaltiger Augensalbe auf das Auge aufgebracht. Körperliche
Schonung ist in den ersten Tagen sinnvoll. Bei Gas- oder Ölanwendung
können
spezielle Körperlagen nötig sein, damit die Gas- oder Ölblase
die abgehobene Netzhaut auf die Unterlage drücken kann.
Die Netzhaut - Glaskörperregion stellt ein sehr empfindliches und kompliziertes
System dar. Deshalb sind Mehrfachoperationen bei fortgeschrittenen Veränderungen
leider nicht ganz selten. Aus diesem Grunde sollte bei jeder unklaren oder
geänderten Symptomatik (siehe oben) die Netzhaut durch einen Augenarzt
kontrolliert werden.
|
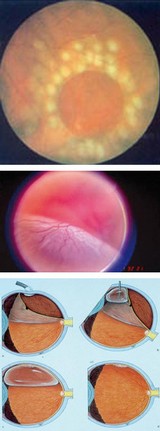
Oben: Peripheres Netzhautloch, mit Laserkoagulation (weißliche Bezirke) umstellt.
Mitte: Abgelöste Netzhaut (untere Bildhälfte)
Unten: links oben Verschluß des Loches mit Kältestift
(Kryokoagulation), rechts oben Einfüllen einer Gasblase, um die
Netzhaut auf die Unterlage zu drücken (links unten). Rechts unten nach
Resorption der Blase liegen Loch und Netzhaut an. (Kansky)
|
Netzhautgefäßerkrankungen
|
Hermann Helmholtz hat Mitte des vorletzten Jahrhunderts den
Augenspiegel erfunden und somit die Möglichkeit eröffnet, den
Augenhintergrund (Netzhaut und Aderhaut) zu untersuchen. Augenärzte
können seither direkt Blutgefäße im Auge betrachten und dem Hausarzt
oder Internisten wesentliche Informationen über den Gefäßzustand des
Patienten geben. Dieses gilt für so wichtige Erkrankungen wie den
Bluthochdruck (Hypertonie) und die Zuckerkrankheit (Diabetes mellitus).
Diese weit verbreiteten Gefäßerkrankungen führen durch ihre
Folgeschäden im gesamten menschlichen Körper (u. a. Herzinfarkt,
Schlaganfall, Nierenschäden, Erblindung) zu erheblichen Kosten im
Gesundheitswesen. Deshalb sollte bei Verdacht auf Gefäßerkrankungen
oder bei eingetretener Erkrankung auch regelmäßig der Augenhintergrund
durch den Augenarzt untersucht werden.
|
Diabetische Netzhauterkrankung (Retinopathia diabetica)
|
Ursache: In Deutschland leben etwa 4 Millionen Diabetiker. Die
diabetische Netzhauterkrankung ist eine der häfigesten Ursachen für
eine neu auftretende Erblindung. Nach 20 Jahren haben etwa 90% der
Zuckerkranken eine diabetische Netzhauterkrankung.
Gefäßwandveränderungen führen unbehandelt zu ausgeprägten
Netzhautschäden. Daneben entwickeln Diabetiker u. a. Trockene Augen,
Xanthelasmen, Grauen Star und Grünen Star.
Symptome: Die diabetische Netzhauterkrankung bleibt lange
symptomlos. Erst im fortgeschrittenen Stadium bemerkt der Patient
Seheinschränkungen und/oder Glaskörpertrübungen (dunkle Strukturen im
Gesichtsfeld, Glaskörperblutung).
Diagnostik: Neben der Prüfung der Sehschärfe, des
Augeninnendruckes und der brechenden Medien des Auges wird der
Augenarzt die Pupille erweitern und mit Hilfe des Augenspiegels oder
eines speziellen Kontaktglases stereoskopisch die Netzhaut untersuchen.
So kann der Augenarzt eine nicht proliferative von einer proliferativen
diabetischen Retinopathie unterscheiden. Auch sollte der Kammerwinkel
des Auges nach Gefäßneubildungen abgesucht werden (sekundärer grüner
Star).
Mit Hilfe einer Gefäßdarstellung (Fluoreszenzangiographie)
kann dann geklärt werden, ob eine Laserkoagulation der Netzhaut
notwendig ist. Dazu wird ein Farbstoff in die Armvene gespritzt und mit
Hilfe einer Spezialkamera der Augenhintergrund fotografiert und der
Befund ausgewertet.
Therapie: Wenn bei einem Zuckerkranken nicht regelmäßig der Augenhintergrund
vorbeugend untersucht wird, besteht die Gefahr der Erblindung. Deshalb sollte
ein Altersdiabetiker (Typ - II Diabetes) mit Diagnosestellung und ein juveniler
Diabetiker (Typ - I Diabetes) spätestens nach 5 Jahren vorbeugend jährlich
vom Augenarzt untersucht werden. Bei Veränderungen je nach Befund häfigeer.
Die Blutzuckereinstellung spielt für den Verlauf der Netzhauterkrankung
eine wesentliche Rolle. Deshalb sollten Augenarzt, Allgemeinarzt oder Diabetologe
eng zusammenarbeiten.
Bei Auftreten von Makulaödem oder beginnenden Gefäßneubildungen wird
eine Laserkoagulation der Netzhaut erfolgen. Die Indikation wird nach
der Fluoreszenzangiographie gestellt. Zu der Behandlung sollte man ohne
eigenes Auto kommen. Dazu wird nach Erweiterung der Pupille die
Augenoberfläche betäubt, ein Kontaktglas aufgesetzt und an einer
Spaltlampe mit Argonlaser die Koagulation (ZerStörung kranken Gewebes)
vorgenommen. Diese Behandlung ist in der Regel schmerzfrei; selten kann
ein Stechen oder Drücken im Auge auftreten. Je nach Befund wird die
Laserkoagulation in einer oder mehrerer Sitzungen durchgeführt.
Augenarztkontrollen danach sollten stattfinden.
Da es sich bei der Zuckerkrankheit um ein chronisches Leiden handelt, ist zeitlebens das Auge zu kontrollieren.
|
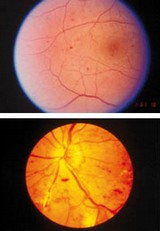
Augenhintergrund bei diabetischer Netzhauterkrankung (Blutungen links, Gefäßneubildungen rechts)
|
Erkrankungen der Netzhaut (Retina)
|
Ursache: Ein hoher Blutdruck (arterielle Hypertonie) führt auf Dauer
zu Gefäßwandschäden im ganzen Körper, die aber am Augenhintergrund
sichtbar werden. Von dem Internisten Volhardt stammt der Satz, dass
die Netzhaut "ein Spiegel der Niere sei". Er wollte damit ausdrücken,
dass der Zustand der Netzhautgefäße Rückschlüsse auf
den Gefäßzustand
der Blutgefäße in anderen Körperorganen, z. B. der Niere oder
dem Gehirn, zulasse.
Symptome:
In der Regel zunächst keine Augensymptome. Nur bei schweren
Veränderungen der Blutgefäße oder Gefäßverschlüssen SehStörung bis hin
zu akuter Erblindung.
Diagnostik: Besteht der Verdacht oder die Diagnose eines
zu hohen Blutdruckes, so sollte eine augenärztliche Untersuchung der
Netzhautgefäße erfolgen. Der Augenarzt wird die Sehschärfe, den
Augeninnendruck und die brechenden Medien des Auges untersuchen und
anschließend nach Erweiterung der Pupille die Netzhaut und ihre Gefäße
betrachten. Die Veränderungen an Arterien, Venen und dem übrigen
Netzhautgewebe werden Stadien der Blutdruckerkrankung zugeordnet und
dokumentiert (evtl. fotografiert).
Therapie: Im Vordergrund steht die Behandlung der Grunderkrankung. Der
Hausarzt oder Internist sollte in Zusammenarbeit mit dem Augenarzt den
Blutdruck regulieren und nach weiteren Organveränderungen suchen. Bei
akuten arteriellen oder venösen Netzhautgefäßverschlüssen wird je nach
Befund zusätzlich eine Blutverdünnung durchgeführt (ambulant oder
stationär). Leider lässt sich nur recht selten dadurch eine Beseitigung
der Augenschäden erreichen. Da bei DurchblutungsStörungen des Auges
auch noch nach längerer Zeit Spätschäden (u. a. Gefäßneubildungen,
Blutungen oder sekundärer grüner Star) auftreten können, sollte
regelmäßige Augenarztkontrolle inkl. Augendruckmessung erfolgen. Je
nach Befund wird eine Gefäßdarstellung (Fluoreszenzangiographie)
erfolgen. Sind fehldurchblutete Netzhautareale zu erkennen, dann kann
eine Laserkoagulation zur ZerStörung des erkrankten Netzhautgewebes
nötig werden (siehe auch unter diabetische Retinopathie).
|
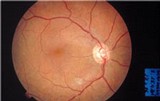
Augenhintergrund bei hohem Blutdruck (Fundus hypertonicus II)
|
Grüner Star (Glaukom)
Ursache
|
Der grüne Star ist eine Erkrankung, bei der ein erhöhter
Augeninnendruck den Sehnerven schädigt. Dieses führt unbehandelt zur
Erblindung. Der grüne Star ist nach der Zuckerkrankheit die
zweithäfigeste Erblindungsursache in Deutschland. Etwa 10% der
Bevölkerung über 40 Jahre hat einen erhöhten Augeninnendruck. Aber
nicht alle erkranken auch am grünen Star, dieses sind wiederum etwa
10%.
Es ist also wichtige gesundheitliche Vorsorge, möglichst früh
den grünen Star zu entdecken. "Frühwarnsymptome" gibt es in der Regel
nicht, Druckmessung und weitere Untersuchungen müssen durch einen
Augenarzt vorgenommen werden. Bei der Entwicklung von Augenschäden
durch den grünen Star spielt neben dem Augeninnendruck auch die
Durchblutung des Auges, speziell des Sehnervenkopfes, eine Rolle. Auch
erbliche Faktoren scheint es zu geben.
Normalerweise wird sog. Kammerwasser in Ziliarzotten gebildet
und fließt von der hinteren in die vordere Augenkammer. Dort wird die
Flüssigkeit über ein schwammartiges Maschenwerk (Trabekelwerk) in
kleine Kanälchen und in den venösen Kreislauf abgeleitet. Bei den
meisten Formen des grünen Stars ist der Abfluß (erhöhter
Abflusswiderstand) gestört, selten eine erhöhte Produktion.
Man kann folgende Formen des grünen Stars unterscheiden:
- Chronischer Grüner Star (Glaucoma chronicum simplex, primäres Offenwinkelglaukom).
- Akutes Winkelblockglaukom (Glaucoma acutum)
- Angeborener grüner Star ( kindliches Glaucom, Hydrophthalmie, Buphthalmus)
- Sekundärer grüner Star ( Glaukom in Folge einer anderen Augenerkrankung oder als unerwünschte Wirkung von Medikamenten)
|
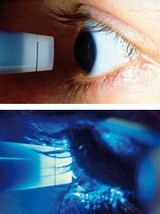
Augendruckmessung
Oben: Heranführen des Tonometerköpfchens an das betäubte Auge.
Unten: Messung mit Kobaltblaulicht.
|
Symptome
|
Beim primären Offenwinkelglaukom fehlen subjektive Symptome über Jahre. Nur bei wenigen Patienten können
unspezifische Beschwerden wie Kopfschmerz, Augenrötung oder
Verschwommensehen auftreten. Bemerkt der Patient eine
Gesichtsfeldeinschränkung, dann liegt oft jahrelang bereits ein grüner
Star vor.
Beim akuten Winkelblockglaukom kommt es akut zu einer Störung
im Kammerwasserfluss, entweder im Bereiche der Pupille (Pupillarblock)
oder im Kammerwinkel (Winkelblock) mit sehr starken Schmerzen im
Auge und Ausstrahlung
in die Schläfe, Hinterkopf und Kieferregion. Auch können Übelkeit
und Erbrechen auftreten, so dass nicht gleich an eine Augenerkrankung
gedacht wird. Die Sehfähigkeit ist meistens erheblich beeinträchtigt
und es werden Farbringe um Lichtquellen wahrgenommen. Diese Farbringe
kommen durch
eine Wassereinlagerung in die Hornhaut zustande, als Folge des enorm
hohen Augendrucks. Das Auge selbst ist hochrot. Manchmal kommt es
auch nur zu kurzen
Episoden akuter Drucksteigerung – oftmals in den Abendstunden, wenn
bei sehr flacher vorderer Augenkammer sich die Pupille erweitert
und so der Abfluss
gestört wird – mit der Wahrnehmung von Farbringen um Lichtquellen.
Beim angeborenen grünen Star (etwa 1% aller Glaukome) sollte besonders
auf Vergrößerung der Hornhaut ("schöne große Augen"),
Hornhauttrübung, Augenreiben oder Lichtscheu beim Kind geachtet werden.
Diese Veränderungen können von Geburt an vorhanden sein oder sich
in den ersten Lebensjahren entwickeln.
Bei sekundärem grünen Star,
der durch andere Augenerkrankungen oder Medikamente hervorgerufen wird,
wie z. B. nach Entzündungen, Gefäßverschlüssen, starker
Pigmentausschwemmung oder auch Kortisonmedikation, reichen die Symptome
von Beschwerdefreiheit über SehStörungen, Augenrötung bis hin zu
Schmerzen.
|
Diagnostik
|
Im Rahmen einer gezielten Untersuchung bei
Verdacht oder bestehendem grünen Star werden in der Regel nach der
Befragung zur Vorgeschichte (Anamnese) die Sehschärfe und die vorderen
Augenstrukturen mit Hilfe der Spaltlampe untersucht. Hier wird der
Augenarzt ganz besonders auf die Tiefe der vorderen Augenkammer, die
Vorwölbung der Augenlinse oder Veränderungen der Regenbogenhaut (Iris)
achten.
Untersuchung des Kammerwinkels (Gonioskopie): Nach Betäubung
der Augenoberfläche mit einem Betäubungstropfen wird ein spezielles
Kontaktglas, welches durch Spiegel den Einblick in den Kammerwinkel
ermöglicht, auf die Hornhaut gesetzt. Jetzt können die für die
Erkrankung wichtigen Strukturen beurteilt werden:
- Kammerwinkel offen : Offenwinkelglaukom
- Kammerwinkel verschlossen : Winkelblockglaukom
- Kammerwinkel verengt : Gefahr eines akuten Winkelblockglaukoms
- Kammerwinkel durch Blutgefäße verschlossen : Sekundärer grüner Star durch neu gebildete Gefäße (z. B. bei Zuckerkranken).
Messung des Augeninnendruckes:
Applanationstonometrie:
Dieses ist die heute übliche Meßmethode. Der Patient sitzt an der
Spaltlampe, nach Betäubung der Augenoberfläche und Anfärbung des
Tränenfilmes mit Fluoreszeinfarbstoff wird ein Messkörper bei
geöffneten Augenlidern auf die Hornhaut geführt und eine entsprechende
Fläche durch Andrücken des Messkörpers gemessen, die einem Augendruck
entspricht. Harte Augen (hoher Druck) ergeben eine kleine Fläche,
weiche Augen (niedriger Druck) ergeben eine große Fläche. Diese
Untersuchung ist schmerzfrei. Druckwerte sind individuell sehr
verschieden, Werte über 22 mm Hg (Quecksilbersäule) gelten als
verdächtig. Da der Augeninnendruck für die Diagnose des grünen Stars
nur ein Baustein darstellt, werden weitere Untersuchungen nötig sein.
Dabei wird ein definierter Luftstoß gegen die Hornhaut gerichtet und
die Verformung der Hornhaut gemessen. Daraus wird dann der Augendruck
abgeleitet.
Tagesdruckkurve: Bei grünem Star ist eine Einzelmessung selten
aussagekräftig. Deshalb wird oftmals der Augeninnendruck über 24
Stunden gemessen, um Schwankungen vor oder während der Therapie zu
erkennen. Hohe Druckwerte können häfige nachts oder in den frühen
Morgenstunden auftreten (gerade dann, wenn der Blutdruck recht niedrig
ist).
Mittlerweile gibt es auch Geräte, mit denen der Patient
mehrfach über Tag selbst seinen Augendruck misst (Selbsttonometer; noch
nicht weit verbreitet).
Die Druckmessungen sollten in einem Heft (Glaucompass)
dokumentiert werden. Der Druckverlauf ist wichtig für therapeutische
Entscheidungen des Augenarztes oder der Augenklinik.
Der Sehnervenkopf (Papilla nervi optici) ist für die Diagnostik und
den Verlauf des grünen Stars von besonderer Bedeutung. An dieser Stelle
verlassen unsere Netzhautfasern die schützende
Augenhülle (Skleradurchtritt), so dass ein erhöhter Augeninnendruck
hier in dem empfindlichen Gewebe eine Vertiefung (Exkavation) mit
Schädigung der Nervenfasern bewirken kann. Zwar gibt es derartige
Vertiefungen auch bei Gesunden, allerdings lassen große Vertiefungen
Drucksteigerung vermuten. Wird die Vertiefung, die durch Zeichnung,
Fotografie oder Spezialgeräte dokumentiert werden kann, unter
augenärztlicher Beobachtung größer, dann muss der Ursache (u. a.
mangelhaft regulierter Augeninnendruck, schlechte Durchblutung)
nachgegangen werden.
Eine Gesichtsfelduntersuchung prüft die Wahrnehmung eines Auges bei
Geradeausblick. Damit werden Schädigungen der Nervenfasern bis hin zur
Sehrinde erfasst. Beim grünen Star möchte man möglichst frühzeitig
Ausfälle erfassen, da Schädigungen der Nervenfasern nicht rückgängig
gemacht werden können. Von großer Bedeutung ist der Verlauf der
Gesichtsfeldveränderungen über die Zeit, da davon Entscheidungen über
medikamentöse oder operative Therapie abhängen können. Unbehandelt
schreiten Gesichtsfeldausfälle bei grünem Star fort, bis Erblindung
eintritt.
Es gibt verschiedene Prüfmethoden, eine statische und eine
kinetische Perimetrie. Im Prinzip besteht die Untersuchung darin, dem
Patienten in einem definierten Adaptationszustand (Anpassung des Auges
an eine definierte Umfeldbeleuchtung) und bestimmter Umfeldhelligkeit
in einer Halbkugel Lichtmarken anzubieten, die er bei Geradeausblick
wahrnimmt. Durch Knopfdruck wird der Patient das Erkennen
signalisieren, und der Untersucher oder der eingebaute Computer die
Befunde registrieren.
Wir wissen, dass nicht nur die Höhe des Augeninnendruckes,
sondern auch die Durchblutungssituation – insbesondere im Bereiche
des Sehnervenkopfes – des Patienten von entscheidender Bedeutung
für
die Gesichtsfeldschäden
durch grünen Star sind. Ältere und gefäßkranke Menschen
werden stärker auf Augendruckerhöhung reagieren als junge und gefäßgesunde.
Deshalb kann es im Einzelfalle sinnvoll sein, auch eine 24-Stunden Blutdruckmessung durchführen zu lassen.
Bei Verdacht auf angeborenen grünen Star werden beim Säugling oder
Kleinkind einige der obigen Untersuchungen in Narkose durchgeführt.
Beim kindlichen Auge kann der Augendruck zu einer Vergrößerung des
Augapfels führen. Deshalb wird mit Hilfe einer harmlosen
Ultraschalluntersuchung die Länge des Augapfels gemessen und
festgestellt, ob die Augapfellänge deutlich über der Norm liegt. In
diesem Falle liegt neben Augendruckerhöhung und
Kammerwinkelveränderungen ein weiterer Hinweis für angeborenen grünen
Star vor.
|
Sehnervenkopf mit großer zentraler Vertiefung (Exkavation)
|
Therapie
|
Die Therapie des grünen Stars richtet sich nach der Form des Glaukoms.
Die
Therapie der Wahl des chronischen Offenwinkelglaukoms ist medikamentös.
Es stehen heute diverse Augentropfen zur Verfügung, die die
Kammerwasserproduktion hemmen oder den Abfluss verbessern. Jeder
Glaukompatient wird eine individuelle Therapie erhalten. Wichtig ist zu
wissen, dass über längere Zeit ein Wirkverlust der Medikamente
eintreten kann, so dass Ergänzungen oder Therapiewechsel nötig sein
können. Im Verlaufe der medikamentösen Therapie müssen immer wieder
Augendruck- und Gesichtsfeldkontrollen erfolgen. Ein Glaukomkranker
muss zeitlebens in augenärztlicher Kontrolle bleiben.
Reicht die medikamentöse Therapie nicht mehr aus, so kann eine Operation nötig werden. Auch hier gibt es diverse Methoden:
- Argon-Laser-Trabekuloplastik: Mit Hilfe eines Lasers werden Narben im
Kammerwinkel erzeugt, die zu einer Aufdehnung des Maschenwerkes und
Abflussverbesserung führen sollen.
- Fistulierende Operationen: In örtlicher Betäubung oder Vollnarkose
wird durch Anlegen einer Öffnung in der Kammerwinkelregion unter dem Oberlid
ein Abfluss für das Kammerwasser geschaffen, das am Trabekelmaschenwerk
vorbei unter die Bindehaut geleitet wird. Es entsteht bei Erfolg ein sog.
Sickerkissen. Ganz wichtig ist nach dieser Operation die intensive Nachbehandlung
durch den Augenarzt in Zusammenarbeit mit dem Operateur.
- Ziliarkörperzerstörende Eingriffe: In örtlicher Betäubung werden
entweder mit Kältesonde (Zyklokryokoagulation) oder mit Diodenlaser
(Zyklophotokoagulation) Teile des Ziliarkörpers, der das Kammerwasser
produziert, zu zerstören, um dadurch Drucksenkung zu erreichen.
Beim akuten Winkelblockglaukom , welches immer ein Notfall
ist und sofortiger Behandlung bedarf, wird zunächst medikamentös der
sehr hohe Augendruck gesenkt, um die anschließend nötige Operation
vorzubereiten. Dazu wird durch pupillenverengende Augentropfen
(Pilocarpin) der Kammerwinkel, welcher blockiert ist entfaltet.
Zusätzlich wird in der Regel eine Hemmung der Kammerwasserproduktion
durch intravenöse Gabe eines Spezialmittels (Carboanhydrasehemmer)
bewirkt. Weiterhin muss notfalls der heftige Kopfschmerz bekämpft
werden.
Ist die akute Situation behoben, dann muss die eigentliche Ursache
des Winkelblockes, nämlich eine ZirkulationsStörung von der hinteren
in die vordere Kammer, beseitigt werden. In der Regel wird heute
in Oberflächenbetäubung
mit Hilfe eines YAG-Lasers eine Öffnung (Loch) in die periphere Regenbogenhaut
"geschossen".
Der Laser bewirkt eine Gewebsdurchtrennung, so dass Kammerwasser
von der hinteren direkt in die vordere Kammer fließen kann (Iridotomie).
Der Augenarzt kann bei erfolgreicher Durchführung sofort eine Vertiefung
der Vorderkammer und den Durchfluss erkennen.
In einigen Füllen kann diese Technik nicht ausreichen, und es muss in
örtlicher Betäubung oder in Vollnarkose eine periphere
Irisausschneidung (Iridektomie) erfolgen.
Wenn auch am gesunden Auge Hinweise für eine Anfallsneigung
(enger Kammerwinkel) bestehen, so muss vorbeugend auch an diesem Auge
eine entsprechende Iridotomie oder Iridektomie durchgeführt werden.
Bei angeborenem grünen Star wird in der Regel sofort
operiert. In Vollnarkose wird dazu der nicht ausreichend entwickelte
Kammerwinkel (das Trabekelwerk wird bis zum Schlemmschen Kanal
eingeschnitten) eröffnet (Goniotomie) oder vom Schlemmschen Kanal aus
das Gewebe im Kammerwinkel eingerissen (Trabekulotomie). Leider sind
diese Operationen nicht immer erfolgreich, so dass die Kinder
zeitlebens kontrolliert werden müssen. Nicht selten sind nochmalige
Operationen und /oder Medikamente nötig.
Bei sekundärem grünen Star muss je nach Ursache
unterschiedlich behandelt werden. Oftmals ist die Behandlung mit der
des chronischen Offenwinkelglaukoms identisch. Ist eine Entzündung
Ursache der Drucksteigerung, dann muss zunächst die Entzündung bekämpft
werden. Bei Gefäßneubildungen nach Gefäßverschlüssen und/oder bei
Zuckerkranken wird eine ausgiebige Laserkoagulation der ebenfalls
veränderten Netzhautgefäße vorbeugend oder ergänzend erfolgen.
Zusätzlich je nach Augendrucklage evtl. eine Zyklokryokoagulation oder
Zyklophotokoagulation in örtlicher Betäubung.
|
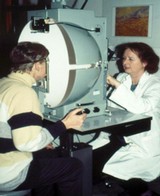
Gesichtsfeldprüfung (hier: Goldmann-Perimetrie)
|
|